Le pansement VAC (Vacuum Assisted Closure) représente une avancée majeure dans le traitement des plaies complexes. Cette technologie de cicatrisation par pression négative contrôlée transforme la prise en charge des ulcères, escarres et plaies chirurgicales difficiles à guérir. Contrairement aux pansements traditionnels, le système VAC aspire activement les exsudats tout en stimulant la formation de nouveaux tissus. Cette méthode innovante s’adresse aux patients et professionnels de santé confrontés à des situations où la cicatrisation spontanée reste compromise.
Comprendre le rôle du pansement VAC dans la cicatrisation des plaies
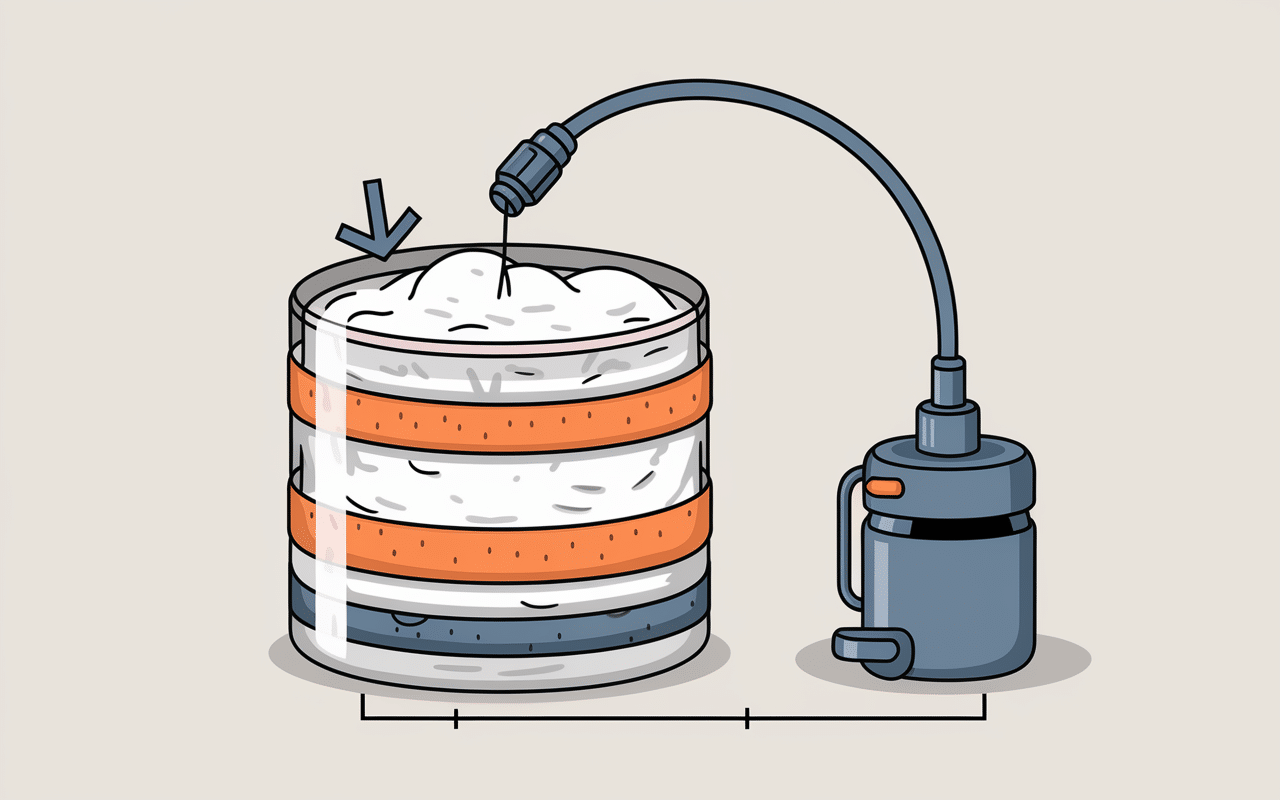
Le pansement VAC fonctionne selon un principe simple mais efficace : une pression négative contrôlée entre -50 et -150 mmHg aspire en continu les fluides de la plaie. Ce dispositif médical se compose d’une mousse spécialisée, d’un film étanche transparent et d’une pompe d’aspiration portable. L’ensemble crée un environnement fermé qui favorise la vascularisation et accélère la formation du tissu de granulation.
Cette technologie s’utilise aussi bien en milieu hospitalier qu’au domicile du patient, offrant une flexibilité appréciable dans la continuité des soins. La pompe, de la taille d’un petit livre, permet au patient de maintenir une certaine mobilité tout en bénéficiant d’un traitement continu.
Pourquoi choisir la technique VAC pour des plaies complexes
Le pansement VAC surpasse les méthodes conventionnelles dans plusieurs situations critiques. L’aspiration continue élimine efficacement les bactéries et réduit l’œdème périphérique, créant des conditions optimales pour la guérison. La pression négative stimule également la formation de nouveaux vaisseaux sanguins, accélérant le processus naturel de réparation tissulaire.
Contrairement aux pansements traditionnels qui nécessitent des changements fréquents, le système VAC reste en place pendant 2 à 7 jours selon les cas. Cette stabilité réduit les manipulations douloureuses et limite les risques de contamination. Les études cliniques démontrent une réduction moyenne de 50% du temps de cicatrisation comparé aux traitements conventionnels.
Quels types de plaies bénéficient principalement de la thérapie VAC
Les indications du pansement VAC couvrent un large spectre de pathologies. Les ulcères de jambe chroniques, particulièrement chez les patients diabétiques, représentent l’une des applications les plus fréquentes. Les escarres de stade 3 et 4, souvent rencontrées chez les personnes alitées, montrent également d’excellents résultats avec cette technologie.
| Type de plaie | Indication | Durée moyenne de traitement |
|---|---|---|
| Ulcères diabétiques | Profondeur > 2 cm | 4-8 semaines |
| Escarres | Stade 3-4 | 3-6 semaines |
| Plaies post-chirurgicales | Déhiscence > 3 cm | 2-4 semaines |
| Brûlures | 2e degré profond | 2-3 semaines |
Les plaies post-opératoires complexes, notamment après chirurgie cardiaque ou abdominale, tirent également parti de cette technologie. Les traumatismes avec perte de substance importante et les brûlures du second degré profond complètent la liste des indications principales.
Panorama des contre-indications et critères d’exclusion pour le pansement VAC
Certaines situations excluent formellement l’utilisation du pansement VAC. La présence de nécrose sèche non débridée constitue une contre-indication absolue, car l’aspiration ne peut s’effectuer efficacement sur des tissus morts. Les plaies en contact direct avec des organes vitaux, des vaisseaux sanguins exposés ou des structures nerveuses majeures nécessitent une évaluation approfondie avant application.
Les patients sous anticoagulants puissants ou présentant des troubles de la coagulation requièrent une surveillance renforcée. Les infections actives non contrôlées, particulièrement à germes résistants, peuvent également compromettre l’efficacité du traitement. L’ostéomyélite sous-jacente constitue une contre-indication relative nécessitant un traitement antibiotique préalable.
Les étapes clés de la pose et du suivi d’un pansement VAC
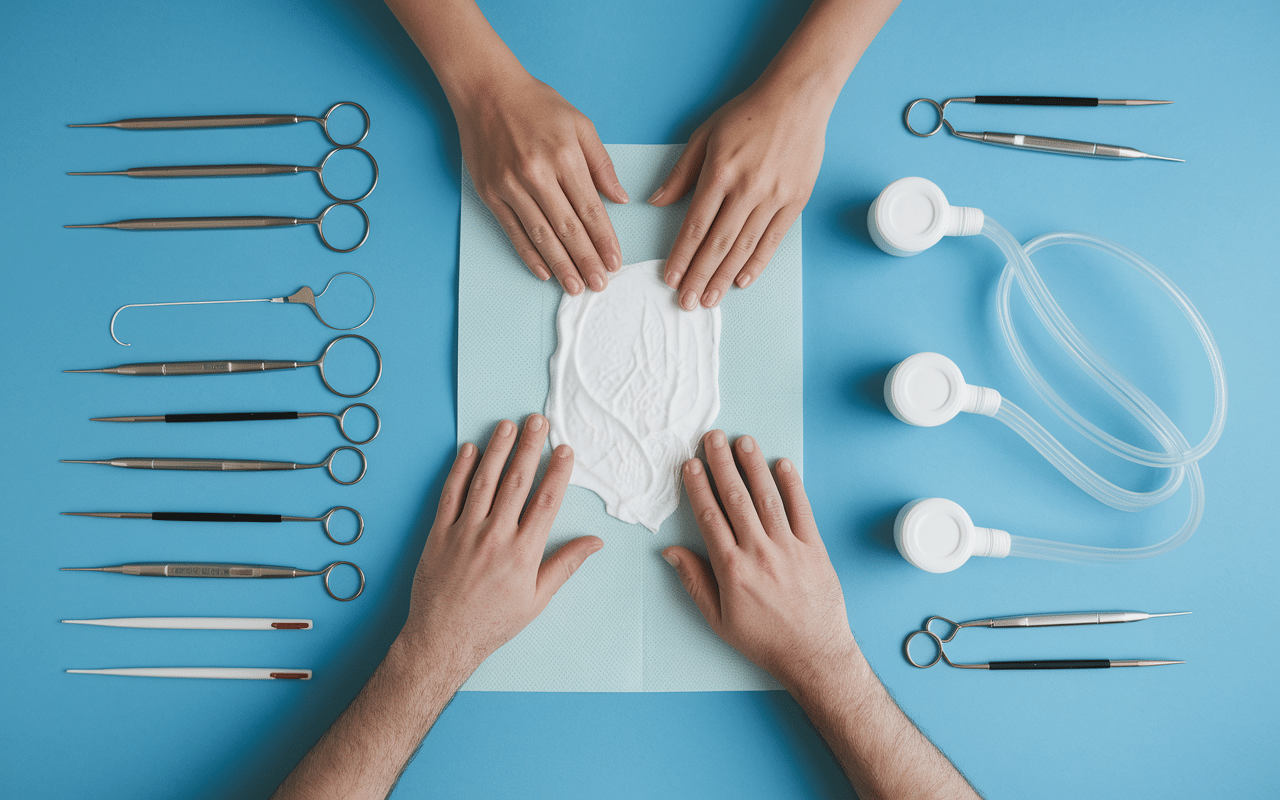
La mise en place d’un pansement VAC suit un protocole rigoureux garantissant son efficacité. Cette procédure, réalisée par un professionnel de santé formé, détermine largement le succès du traitement. Chaque étape revêt une importance cruciale pour assurer l’étanchéité du système et le confort du patient.
Déroulement de la pose : du débridement à l’aspiration contrôlée
La préparation débute par un débridement minutieux de la plaie, éliminant tous les tissus nécrotiques et les corps étrangers. Cette étape, bien que parfois inconfortable, conditionne l’efficacité du traitement. Le soignant nettoie ensuite abondamment la zone avec une solution saline stérile.
La mousse spécialisée, découpée aux dimensions exactes de la plaie, s’insère délicatement dans la cavité sans compression excessive. Le film transparent adhésif recouvre l’ensemble en débordant largement sur la peau saine. L’orifice de drainage, connecté à la pompe, traverse ce film de manière étanche.
L’activation de l’aspiration s’effectue progressivement, débutant généralement à -75 mmHg. Le professionnel vérifie immédiatement l’étanchéité du système par l’affaissement visible de la mousse. Les premiers signes d’amélioration apparaissent généralement dans les 48 à 72 heures suivant la pose.
Surveillance régulière : points de vigilance et ajustements possibles
Le suivi d’un pansement VAC nécessite une surveillance quotidienne de plusieurs paramètres essentiels. Le volume d’exsudat collecté, normalement décroissant au fil des jours, indique l’évolution favorable de la cicatrisation. Une augmentation soudaine peut signaler une complication infectieuse.
L’évaluation de la douleur constitue un élément central du suivi. Si l’inconfort initial diminue habituellement après 24 heures, une douleur persistante ou croissante impose un contrôle immédiat. Les signes d’infection locale (rougeur, chaleur, odeur) nécessitent une attention particulière et peuvent justifier une modification du protocole.
Les paramètres de pression s’ajustent selon la tolérance du patient et l’évolution clinique. Une diminution temporaire de l’aspiration peut s’avérer nécessaire en cas d’inconfort important, tandis qu’une augmentation progressive optimise les résultats chez les patients bien tolérants.
Avantages, limites et vécu des patients avec le pansement VAC
L’expérience patient avec le pansement VAC révèle un bilan globalement positif, malgré quelques contraintes initiales. Cette technologie transforme souvent le quotidien des personnes confrontées à des plaies chroniques, leur redonnant espoir et autonomie. L’accompagnement personnalisé demeure cependant essentiel pour optimiser l’acceptation du traitement.
Comment le VAC améliore-t-il la qualité de cicatrisation selon les études
Les études cliniques menées sur plus de 50 000 patients démontrent des résultats probants du pansement VAC. La réduction moyenne du temps de cicatrisation atteint 43% comparé aux méthodes traditionnelles. Cette accélération s’accompagne d’une diminution significative du taux d’infection, passant de 15% avec les pansements conventionnels à 6% avec la technologie VAC.
La qualité de la cicatrisation s’améliore également de manière notable. Le tissu de granulation formé présente une vascularisation supérieure et une résistance mécanique renforcée. Les récidives, fléau des plaies chroniques, diminuent de 30% grâce à cette meilleure qualité tissulaire.
L’impact sur la douleur constitue un bénéfice inattendu mais appréciable. Contrairement aux idées reçues, 78% des patients rapportent une diminution de leur douleur après les premiers jours d’adaptation. La stabilité du pansement élimine les manipulations fréquentes, source majeure d’inconfort.
Quelles sont les contraintes quotidiennes pour le patient équipé d’un VAC
La vie quotidienne avec un pansement VAC impose certains ajustements, généralement bien acceptés au regard des bénéfices obtenus. La pompe d’aspiration, bien que compacte, accompagne le patient en permanence. Son poids de 650 grammes et ses dimensions réduites permettent néanmoins un port en bandoulière discret.
Le bruit de fonctionnement, comparable à celui d’un aquarium, peut perturber le sommeil les premières nuits. La plupart des patients s’y habituent rapidement, et des modèles récents proposent des modes silencieux nocturnes. L’autonomie de 24 heures nécessite une charge quotidienne, généralement effectuée durant les périodes de repos.
Les activités physiques requièrent quelques précautions, notamment pour préserver l’étanchéité du système. La douche reste possible avec des protections adaptées, tandis que la baignade est temporairement déconseillée. Les déplacements en voiture ou en transport en commun ne posent aucune difficulté particulière.
L’accompagnement et l’éducation : clés d’un traitement réussi au long cours
La réussite du traitement par pansement VAC repose largement sur l’éducation thérapeutique du patient et de son entourage. Cette formation couvre la reconnaissance des signes d’alerte, la manipulation sécurisée du dispositif et les gestes d’urgence en cas de dysfonctionnement. Un carnet de suivi personnalisé accompagne chaque patient.
L’équipe soignante organise des visites régulières, initialement quotidiennes puis espacées selon l’évolution. Ces consultations permettent d’ajuster les paramètres, de rassurer le patient et de maintenir sa motivation. Un numéro d’urgence 24h/24 garantit une assistance permanente en cas de problème technique.
Le soutien psychologique ne doit pas être négligé, particulièrement chez les patients porteurs de plaies chroniques depuis plusieurs mois. L’espoir d’une guérison rapide, souvent concrétisé avec le pansement VAC, transforme l’état d’esprit et favorise l’observance thérapeutique. Les témoignages de patients guéris constituent un puissant facteur de motivation pour les nouveaux utilisateurs.
Le pansement VAC s’impose aujourd’hui comme une solution de référence pour les plaies complexes résistantes aux traitements conventionnels. Cette technologie, alliant efficacité clinique et amélioration de la qualité de vie, ouvre de nouvelles perspectives dans la prise en charge des patients. Son succès repose sur une indication précise, une mise en œuvre rigoureuse et un accompagnement personnalisé tout au long du traitement.
- Peptides de collagène hydrolysé : pourquoi le seuil des 2000 Daltons garantit votre assimilation - 11 avril 2026
- Graines de chia : pourquoi une mauvaise préparation annule leurs bienfaits santé - 11 avril 2026
- Guide des sucres lents : 20 aliments à IG bas et techniques de cuisson pour stabiliser votre glycémie - 10 avril 2026